گروههای خونی اصلی و فرعی و پراکندگی آن در سرتاسر جهان
اغلب آدمها تصور میکنن که گروه خونی فقط شامل A،B،AB،O میشه. حق هم دارن راستش… .
اما ما بیولوژیستها حق نداریم که ندونیم. در واقع یک سیستم کامل طبقهبندی گروه خونی بایستی شامل به رسمیت شناختن حدود 30 نوع آنتیژن در سلولهای قرمز خون باشه. با این حال، پرکاربردترین سیستم طبقهبندی،ترکیبی از سیستمهای ABO و فاکتور رزوس هست. البته الآن شاید فکر کنین اینم یه محتوای تکراری راجعبه گروه خونیه. باز میخوان فقط به سیستم گروه خونی مشهور ABO بپردازن.
اما نه! وایسا! هنوز کلی محتوای مفید در ادامه جمله قراره ببینی و بخونی. پس صبور باش.
در این سیستم ABO نوع گروه خونی بر اساس حضور یا عدم حضور آنتیژنهای AوB که معمولاً در میان اکثریت مردم جهان یافت میشوند، تعیین میگردد. سیستم طبقهبندی عامل رزوس بر اساس حضور یا عدم حضور آنتیژن رزوس D میباشد.
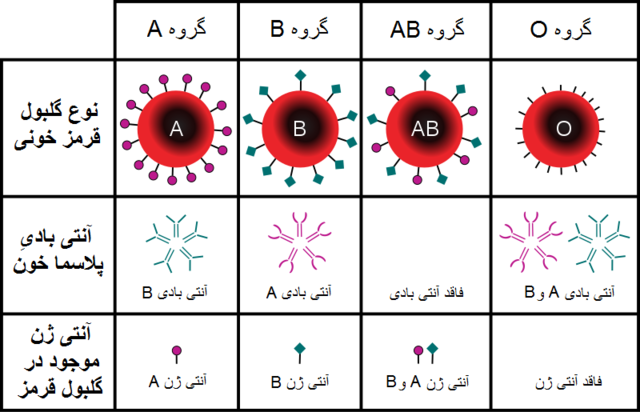
گروه های خونی و آنتی بادی ها و آنتی ژن های فعال بر روی سطح آنها
امکان انتقال ویروس HPV از صندلی توالت وجود دارد یا خیر؟
انواع گروه خونی در جمعیت
4 گروه خونی بر اساس این سیستم در جمعیت مشاهده میشود:
- نوع A: سلولهای قرمز خون دارای آنتیژن A بوده که آنتیبادیهای آنتی B را که در پلاسما موجود میباشد، تولید میکند.
- نوع B: سلولهای قرمز خون دارای آنتیژن B بوده که آنتیبادیهای آنتی (ضد) A را که در پلاسما موجود میباشند، تولید میکند.
- نوع AB: سلولهای قرمز خون هم دارای آنتیژن A و هم آنتیژن B هستند. اما نه آنتیبادیهای آنتیA و نه آنتیبادیهای آنتی B را که در نتیجه در پلاسما موجود نمیباشند، تولید نمیکند.
- نوع O: سلولهای قرمز خون دارای نه آنتیژن A و نه آنتیژن B بوده؛ اما آنتیبادیهای آنتی A و Bدر پلاسما موجود میباشند.
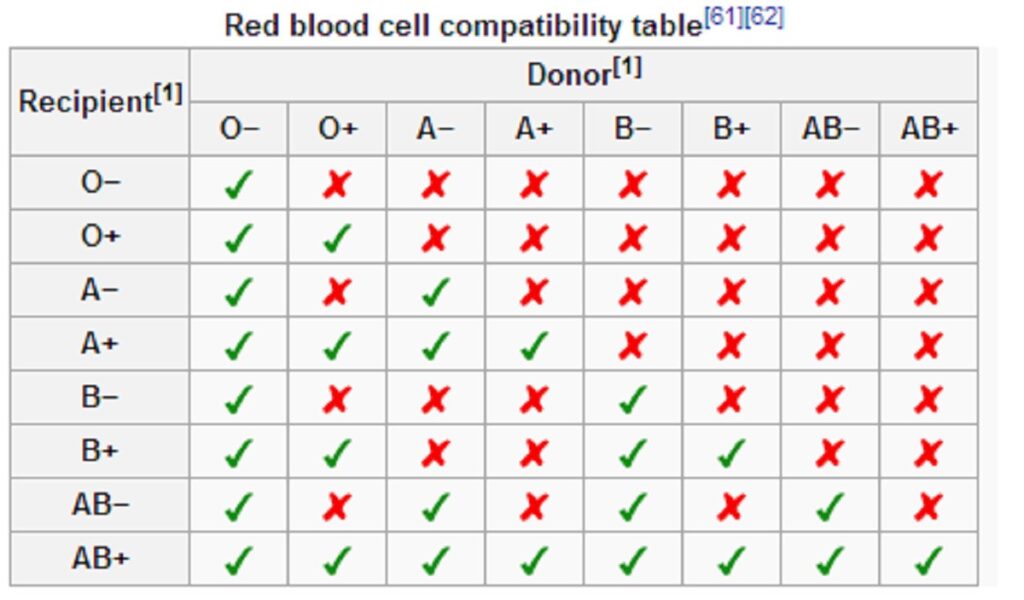
در این جدول گروه های خونی که میتوانند نمونه خونی را دریافت و یا اهدا کنند را مشاهده میکنید
فاکتور رزوس :
آنتیژن مهم دیگری هم در سطح سلولهای قرمز خون وجود دارد که درنظرگرفتن آن، ضرورت دارد. این آنتیژن، آنتیژن رزوس D نامیده میشود. مکانیسم این آنتیژن از پدر یا مادر به ارث میرسد. این امر محدودهی دیگری را برای نوع گروه خونی تحت سیستم ABO میافزاید.
فردی که دارای یکی از این 4 گروه خونی است، ممکن است دارای رزوس مثبت (Rh+) و رزوس منفی (Rh-) باشد. به این ترتیب تعداد انواع گروه خونی به عدد 8 میرسد.
A–،A+ ،B– ،B+ ،AB– ،AB+ ،O– ،O+
اگرچه مکانیسم آنتیژن از پدر و مادر به ارث میرسد؛ اما تا زمانی که نیاز نباشد وارد عمل شود، نهفته میماند. آنتیبادیهای آنتی A و آنتیبادیهای آنتی B در سول اولین ماه پس از تولد، هنگامیکه روده نوزاد از طریق غذا بهوسیله باکتری آلوده میشود، ساخته میشوند. آنتیبادی Rh-D از طریق حساسشدن جفت (و آن زمانیکه Rh مادر مثبت با نوزاد خود به هنگام تولد، مبادله خون داشتهباشند) و یا از طریق انتقال خون تولید میشود.
اگر به درصد وجود و پراکندگی آنتیژنها در جمعیت کره زمین توجه کنیم، گروه خونی O+ متداولترین و AB– نادرترین است.
کیت استخراج DNA از خون را از اینجا ببینید!
و اما…
یک واقعیت ناچیز درنظرگرفتهشده اینه که؛ هرکدوم از ما بیشتر از 600 نوع مختلف آنتیژن در سطح گلبولهای قرمز خون به غیر از گروه خونی A و B داریم.
اگرچه گروه خونی بسیاری از افراد در سراسر جهان در سیستم ABO طبقهبندی میشود؛ اما جوامعی وجود دارند که دارای مجموعه منحصربهفردی از آنتیژن هستند که در هیچ نقطهای از جهان یافت نمیشوند.
بهعنوان مثال، دافی منفی (Duffy-negetive) و U منفی (U-negetive) دو نوع نادر گروه خونی هستند که تنها در میان جامعه آفریقایی- آمریکایی پیدا میشوند. برخی دیگر از گروههای خونی را در زیر نام میبریم.
در ادامه هر یک را بیشتر توضیح میدهیم.
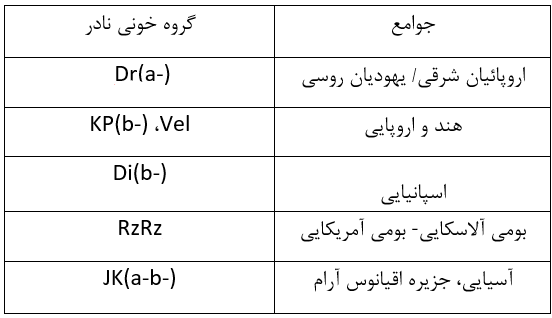
اسامی گروه های خونی نادر در نواحی مختلف جهان
خب، حالا نوبتی هم باشه؛ نوبت گروههای خونی فرعیه.
گروههای خونی فرعی
به غیر از گروههای خونی اصلی، گروههای دیگری هم وجود دارند که بهندرت میتوانند واکنشهای آلرژیک در هنگام تزریق خون به بیمار ایجاد کنند.
این گروهها شامل حداقل 28 گروه خونی هستند؛ مثل MNS، Kidd، Duffy، Kell، Lewis و… را میتوان نام برد.
گروه خونی O بمبئی:
گروه خونی O بمبئی به دو صورت کلسیک و غیرکلاسیک وجود دارد.
- O بمبئی کلاسیک: این گروه خونی بهخاطر به ارث رسیدن هموزیگوت ژن hh است. در افراد آنتیژنهای RBC (نه در غشای RBC و نه در ترشحات) تولید نمیشود. در سرم افراد فوق 4 نوع آنتیبادی یعنی آنتی A، آنتی B، آنتی AB و آنتی H وجود دارد.
- O بمبئی غیرکلاسیک: که اصطلاحاً به آن پارابمبئی نیز میگویند. در پارابمبئی جهشهایی در ژن H ایجادشده و ترانسفراز آن را ضعیف میکند. به همین خاطر به مقدار کم، آنتیژن H تولید میشود که اغلب تمام آن به A یا B تبدیل میشود. پارابمبئی بهصورت مترشحه و غیرمترشحه وجود دارد.
در نوع غیرمترشحه مقدار کمی آنتیژن A یا B فقط در غشا RBCها دیده میشود؛ ولی در ترشحات وجود ندارد. در نوع مترشحه آنتیژنهای A و Bدر ترشحات وجود دارند؛ ولی در غشا RBCها دیده نمیشوند. هم در بمبئی و هم در پارابمبئی آنتیژن Hدر سرم وجود دارد که مشخصه اصلی گروه خونی بمبئی است. گروه بمبئی را با oh و پارابمبئی را بسته به گروه فرد بهصورت Ah، Bh، ABh نشان میدهند.
شیوع این گروه خونی 4 در میلیون جمعیت انسانی است. البته در شهر بمبئی یک در ده هزار نفر و در اروپا یک در یک میلیون نفر شیوع دارد.
از آنجاییکه خون اهداشده را نمیتوان برای مدت طولانی (بیش از 40 روز) نگهداری نمود و تعداد دارندگان این گروه خونی ناچیز است؛ عملاً در مواقع اضطراری نمیتوان به این افراد خون موردنیازشان را رسانید. در ایران 40 نفر شناسایی شدند که گروه خونیشان بمبئی است و در استانهای فارس، اصفهان، مازندران، تهران، آذربایجان شرقی، خراسان رضوی و سیستان و بلوچستان زندگی میکنند.
تکنولوژی کریسپر و درمان بیماری هانتینگتون
گروه خونی AB (سیس) یا Cis-AB:
دقت شود که این سیستم گروه خونی با گروه خونی AB متفاوت است. در درصد کمی از گروه خونی B قدرت ترانسفراز بسیار بالاست. به همین خاطر، قند اختصاصی گروه خونی A را هم بهصورت غیراختصاصی به آنتیژن H وصل میکند. به همین خاطر همزمان با آنتیژن B، مقدارکمی هم آنتیژن A در غشا سلول یافت میشود.
تشخیص این افراد بدین صورت است که در Cell Type بهصورت AB و در Back Type بهصورت B دیده میشود.
همچنین در Cell Type واکنش سلولها با آنتیژن A بهصورت 1 مثبت (خیلی ضعیف) ولی با آنتیژن B بهصورت 4 مثبت (قوی) انجام میشود.
حالا سؤال؛ سلتایپ و بکتایپ اصلاً چیه؟
در روش سلتایپ از روی آنتیژن سطح گلبول قرمز به گروه خونی فرد، پی میبریم. ولی در روش بکتایپ با استفاده از سرم فرد و آنتیبادیهای موجود در سرم، به گروه خونی پی میبریم.
همچنین بخوانید: شیوع و عوارض HPV در مردان
سیستم KELL:
آنتیژنهای اصلی سیستم Kell عبارت است از:K و k.
سایر آنتیژنهای این سیستم عبارت است از: KPa/KPa/KPc، Jsa/Jsb، K11/K17، K14/K24.
این سیستم توسط 3 آنتیژن با فراوانی پایین و 7 آنتیژن با فراوانی بالا کامل میشود. آنتیژنهای مذکور بر روی گلیکوپروتئین غشایی (تیپⅡ) که یک بار از عرض غشا عبور میکند، قرار دارند.
عموماً آنتیبادیهای مرتبط با سیستم Kell، از نوع IgG بوده و در درجه حرارت بدن بهخوبی واکنش میدهد. این آنتیبادیها بهندرت به کمپلمان وصل میشوند. آنتیبادیهای سیستم kell قویاً ایمنیزا بوده و غالباً در سرم بیماران K منفی که قبلاً خون دریافت کردند، مشاهده میشود.
فنوتیپها:
K-k+، K+k-، K+k+، Kp(a+b-)، Kp(a-b+)، Kp(a+b+)، Js(a+b-)، Js(a-b+)، Js(a+b+).
سیستم DUFFY:
سیستم Duffy از 5 آنتیژن تشکیل شده: Fya،Fyb ،Fy3 ،Fy5 ،.Fy6
مولکول آنتیژن Duffy، یک گلیکوپروتئین غشایی است که چندبار از عرض غشا عبور میکند. شیوع آنتیژن دافی مشخصاً در نژادهای مختلف، متفاوت است.
جالب اینجاست که گلیکوپروتئین Fy3،گیرنده انگل مالاریاست. بنابراین گلبولهای قرمز Fy(a-b-) یا منفی دافی در مقابل برخی از ارگانیسمهای خاص عامل مالاریا، مقاومند.
فنوتیپها:
Fy(a+b-)، Fy(a-b+)، Fy(a+b+)، Fy(a-b-).
آنتیبادیها اغلب از نوع IgG بوده و بهندرت از نوع IgM میباشند. این آنتیبادیها بهندرت به کمپلمان وصل میشوند. علیرغم شیوع بالای گروه خونی Fy3 منفی، در جمعیت آفریقا و آمریکا، تشکیل آنتیبادی برعلیه آن بهندرت اتفاق میافتد.
سیستم KIDD:
سیستم kidd از 3 آنتیژن تشکیل شده: JKa، JKb، JK3.
مولکول حامل این آنتیژنها پروتئینی است که به دفعات از غشا عبور کردهاست. در هر گلبول قرمز 14000-110000 آنتیژن kidd وجود دارد.
فنوتیپها:
JK(a+b+)، JK(a-b+)، JK(a+b+)، JK(a-b-).
آنتیبادیهای kidd معمولاً از نوع IgG و IgM میباشند. این آنتیبادیها غالباً به کمپلمان متصل شده و میتوانند سبب هیدرولیز داخل عروقی شوند.
یک نکته پر اهمیت در زمینه گروه خونی و ژن درمانی این است که تحقیقات در این حوزه نشان میدهد ژن درمانی میتواند نقش مهمی در درمان برخی اختلالات خونی و ارتباط با گروه خونی داشته باشد. به عنوان مثال:
- بیماریهای تالاسمی: بیماریهای تالاسمی اختلالات خونی هستند که به دلیل نقص در تولید یک یا هر دو نوع زنجیرهی گلوبین (آهنگ های موجود در خون) ایجاد میشوند. تحقیقات در زمینه ژن درمانی برای افزایش تولید نرمال گلوبین و بهبود شرایط بیماران تالاسمی در دستور کار قرار دارد.
- هموفیلیا: هموفیلیا اختلالی در خون است که به علت نقص در فاکتورهای خونی باعث عدم توانایی خون در لختهپذیری معمولی میشود. ژن درمانی میتواند بهبود در درمان هموفیلیا و جلوگیری از عوارض آن کمک کند.
با توجه به پیشرفتهای روزافزون در زمینه ژن درمانی، امیدوارم که در آینده این روشها برای درمان اختلالات خونی با ارتباط به گروه خونی، موثرتر و کارا تر شوند.
در مطلب بعدی به گروههای خونی بیشتری اشاره خواهیم کرد.
برای نوشتن این مطلب از کتاب ارزشمند طب انتقال خون که در انتشارات مرکز تحقیقات سازمان انتقال خون ایران تهیه شده، استفاده شده.





عالی بود
گروه های خونی نادر برای من بسیار جالب هستش
ممنون ازتون
اموزنده و جذاب بود.
چه جالب من هر چقدر گشتم دنبال گروه های خونی فرعی چیزی پیدا نکردم
مرسی برای تحقیق دانشگاه نجاتم دادین 😅
خیلی ممنون برای تحقیق نجاتم دادین آخه هر چی میگشتم تو نت چیزی پیدا نمیکردم
خیلی ممنون از مطلب کاملتون
نحوهی تشخیص گروه خونی در ازمایشگاه به چه صورت هست؟
تشخیص گروه خونی در آزمایشگاه معمولاً با استفاده از دو آزمایش انجام می شود: آزمایش ABO و آزمایش Rh.
– آزمایش ABO:
آزمایش ABO برای تعیین وجود یا عدم وجود آنتی ژن های A و B در خون انجام می شود. این آزمایش معمولاً با استفاده از روش واکنش آگلوتیناسیون انجام می شود. در این روش، نمونه خون با آنتی بادی های A و B مخلوط می شود. اگر آنتی ژن A در خون وجود داشته باشد، آنتی بادی A به آن متصل می شود و باعث گلوله شدن یا آگلوتیناسیون گلبول های قرمز می شود. اگر آنتی ژن B در خون وجود داشته باشد، آنتی بادی B به آن متصل می شود و باعث گلوله شدن گلبول های قرمز می شود. اگر هیچ یک از آنتی ژن های A و B در خون وجود نداشته باشد، گلبول های قرمز آگلوتینه نمی شوند.
– آزمایش Rh:
آزمایش Rh برای تعیین وجود یا عدم وجود آنتی ژن Rh در خون انجام می شود. این آزمایش معمولاً با استفاده از روش واکنش آگلوتیناسیون انجام می شود. در این روش، نمونه خون با آنتی بادی Rh مخلوط می شود. اگر آنتی ژن Rh در خون وجود داشته باشد، آنتی بادی Rh به آن متصل می شود و باعث گلوله شدن گلبول های قرمز می شود. اگر آنتی ژن Rh در خون وجود نداشته باشد، گلبول های قرمز آگلوتینه نمی شوند.
– دیگر روش های تشخیص گروه خونی:
علاوه بر روش های واکنش آگلوتیناسیون، روش های دیگری نیز برای تشخیص گروه خونی وجود دارد. از جمله این روش ها می توان به روش های زیر اشاره کرد:
• روش الایزا (ELISA)
• روش PCR (Polymerase Chain Reaction)
– روش تشخیص گروه خونی که استفاده می شود به عوامل مختلفی بستگی دارد، از جمله:
• نوع آزمایشگاه
• تجهیزات موجود در آزمایشگاه
• سرعت مورد نیاز برای انجام آزمایش
در آزمایشگاه های بزرگ برای تشخصی گروه خونی معمولاً از روش های الایزا یا PCR استفاده می شود. این روش ها دقیق تر از روش واکنش آگلوتیناسیون هستند و زمان کمتری برای انجام نیاز دارند. در آزمایشگاه های کوچک معمولاً از روش واکنش آگلوتیناسیون استفاده می شود. این روش ساده تر و ارزان تر از روش های دیگر است.
ببخشین تاثیر گروه خونی در ایجاد بیماری همولیتیک چیه؟چطور باعث ایجاد این بیماری میشه؟
سلام وقت بخیر
همانطور که اشاره کردین گروه خونی میتونه در ایجاد بیماری همولیتیک تاثیرگذار باشه،به این صورت که اگر گروه خونی مادر Rh منفی باشد و گروه خونی جنین Rh مثبت باشد، خطر ابتلا به بیماری همولیتیک نوزادان وجود دارد. در این موارد، معمولاً به مادر دارویی داده می شود تا از تولید آنتی بادی های Rh جلوگیری کند.
سوالی که پیش میاد آیا گروه خونی زنان می تواند بر بارداری آنها تأثیر بگذارد؟
بله، نوع گروه خونی زنان می تواند بر بارداری آنها تأثیر بگذارد. اگر گروه خونی زن منفی باشد و گروه خونی مرد مثبت باشد، احتمال ابتلای جنین به بیماری همولیتیک نوزادان افزایش می یابد. این بیماری یک بیماری جدی است که می تواند منجر به مرگ جنین هم بشود.
چه اتفاقی می افته اگه فرد گیرنده خون، خونی دریافت کنه که گروه خونی آن با گروه خونیش مطابقت نداره؟
اگر گیرنده خونی دریافت کند که گروه خونی آن با گروه خونی او مطابقت ندارد، سیستم ایمنی بدن او آن خون را به عنوان یک ماده خارجی شناسایی می کند و به آن حمله می کند. این حمله می تواند منجر به عوارض جدی، از جمله شوک آنافیلاکتیک شود.
گروه خونی دختر O+میتواند با پسر AB+ ازدواج کند
ای کاش در مورد علت تقسیم و به وجود اومدن گروه های خونی و تفاوت هاشون تو حوزه بیوشیمی زیستی مینوشتین ، این یجورایی توضیح عمومی بود